
診療科・部門
心臓血管外科
心臓血管治療について知りたい患者さんへ
ご本人やご家族などの心臓血管治療に関する疑問やご相談に応じます。(特に低侵襲心臓血管外科治療、ロボット心臓手術、ウルフ・オオツカ法、カテーテル治療について)
当院への通院の有無に関わりません。下記をクリックしご相談ください。
医療機関の方へ
患者さまのご紹介に関するご相談につきましては当院地域連携室のほか、下記ホットラインおよび画像添付用のアドレスでも受け付けております。治療適応の有無を含めて対応させていただきますのでご相談ください。
医療機関ー心臓血管外科24Hホットライン
| 電話 | 080-3363-5599 |
| 画像転送用アドレス | tomishiro.heart@i.softbank.jp |
2026年2月更新
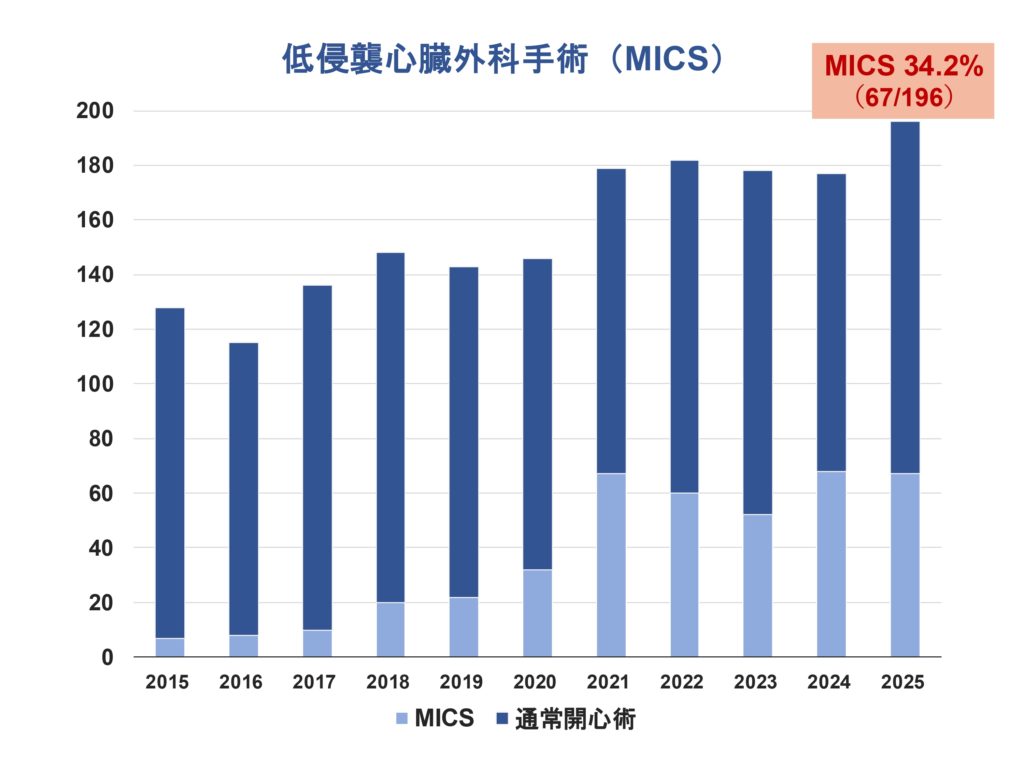
当科は2011年、豊見城中央病院において開設されました。心臓・血管に関する外科治療における最善を目指し地域に根付いた医療を展開しております。当科は、沖縄県内において多くの心臓・血管外科手術を行っている施設であり、県内唯一のロボット心臓外科手術の施設認定をうけております。当科の特徴は、「低侵襲外科治療」です。早期社会復帰を実現する心臓血管外科手術治療をハートチーム一丸となり提供いたします。
▼心臓血管外科では日々の出来事を発信するFacebookを公開中です
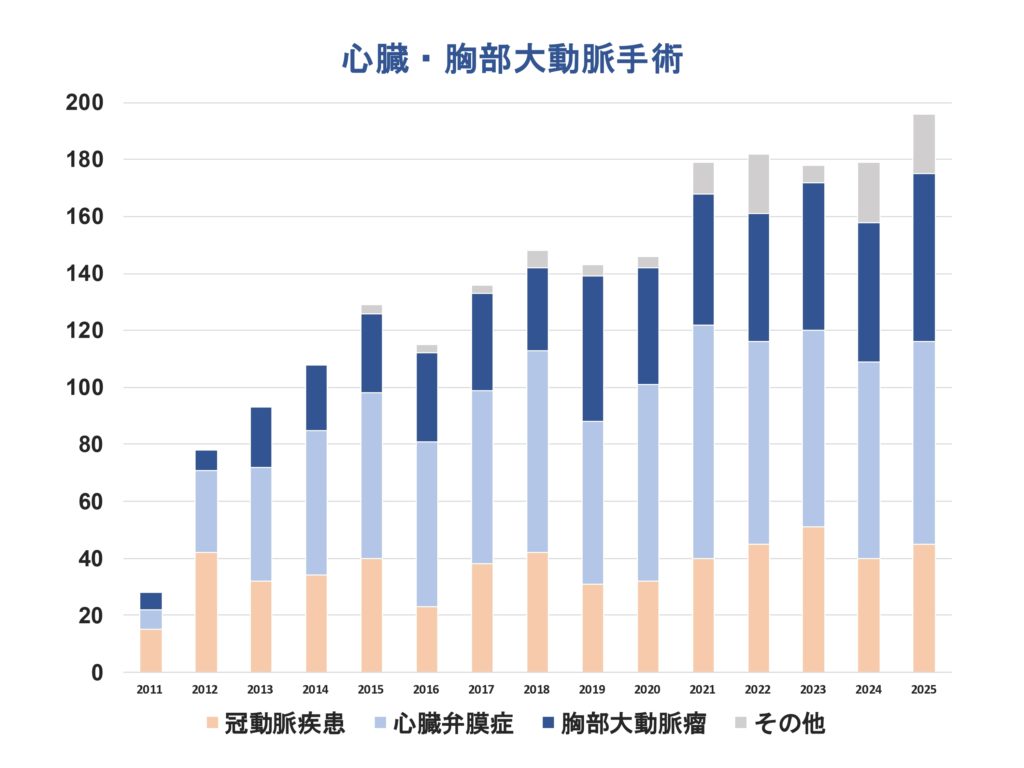
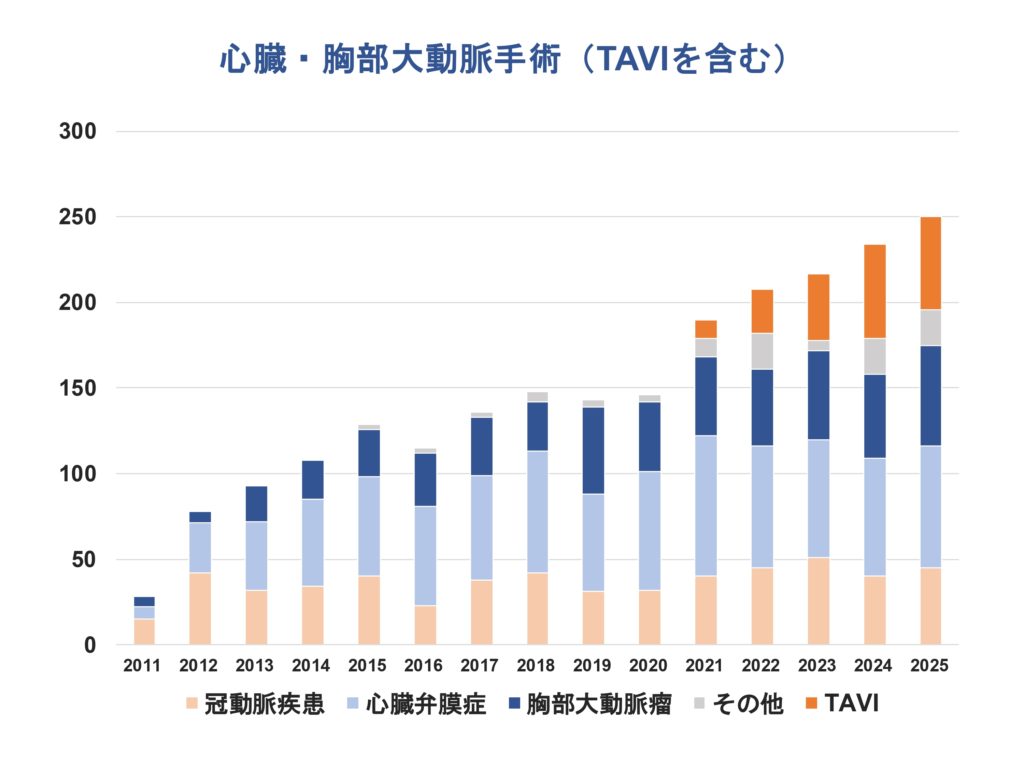
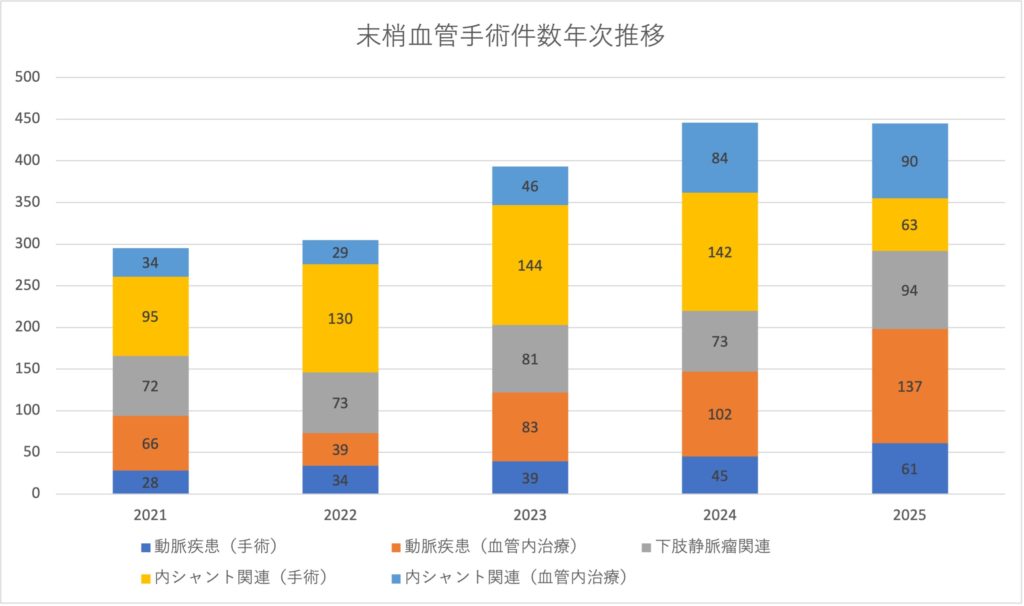
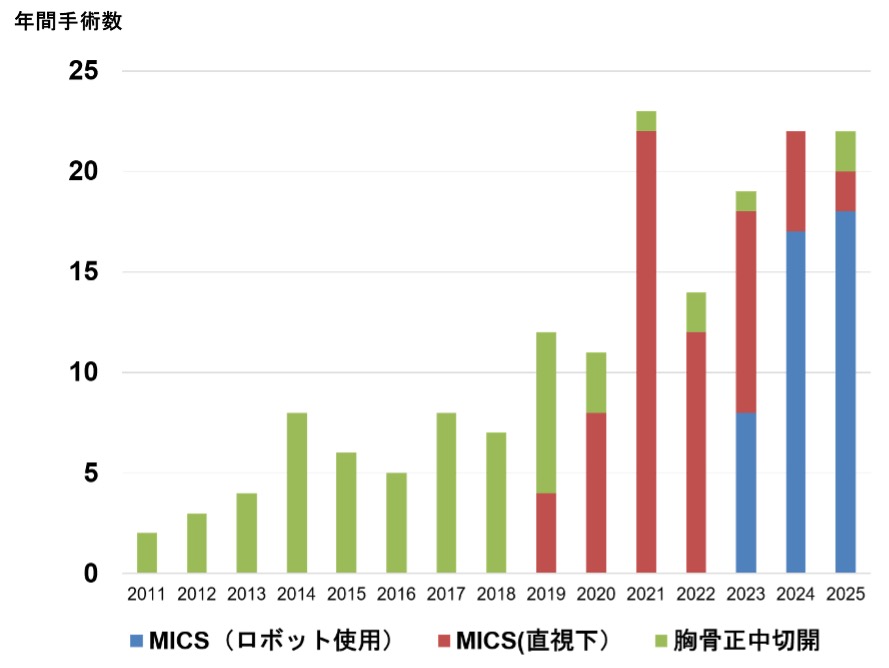
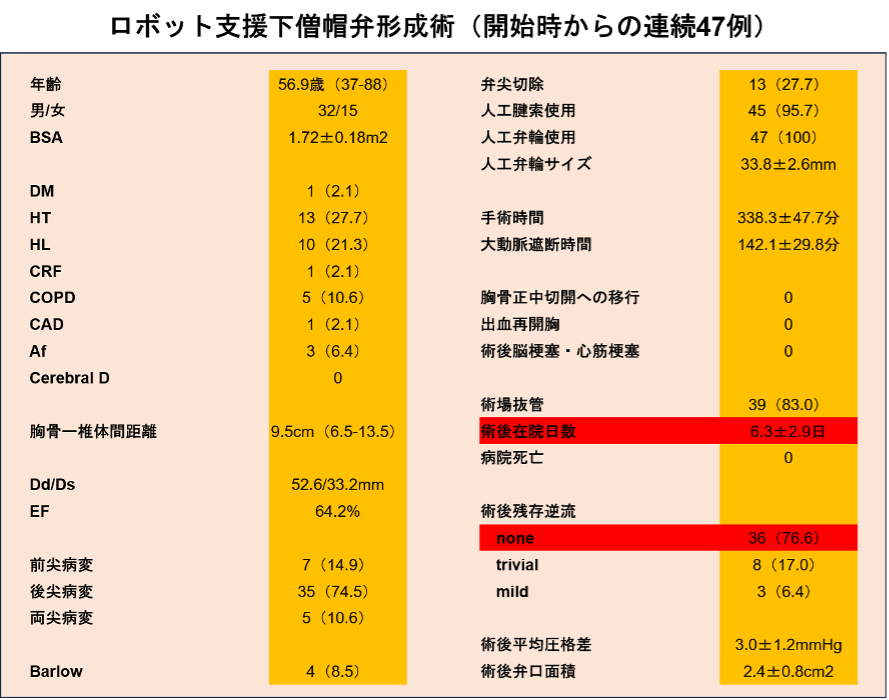
当科の治療成績
診療内容
当科では、原疾患に対する根治および手術治療効果が長持ちする手術を原則としております。また、緊急疾患にも迅速かつ、受け入れを断らない手術体制を導入しております。その上で、手術治療を受けられる患者さんにとって、体力的な負担の少ない手術法を導入しております。
心臓手術においてのアプローチ方法は様々ですが、当科では後述する3法のアプローチを用いております。その中でも低侵襲心臓外科手術治療(MICS)は胸骨および肋骨離断を伴わない治療法であり、患者さんにとっての負担を軽減する手術法となります。当科ではこのMICSを積極的に導入しております。MICSにおける治療においては、ロボット(ダビンチ)支援下による治療が可能な疾患もあります。当科では2023年より、ロボット支援下心臓手術を開始し、術後創部痛のさらなる軽減を実現しております。
さらに当院ハートチーム(循環器内科と心臓血管外科の合同チーム体制)の連携によって経カテーテル大動脈弁留置術(TAVI)をはじめとするカテーテル治療も積極的に行っております。
治療はハートチームにて検討されます。当院ハートチームは多くの治療法を取りそろえておりますが、その中より最善と判断された治療法を患者さんにご提案させていただきます。
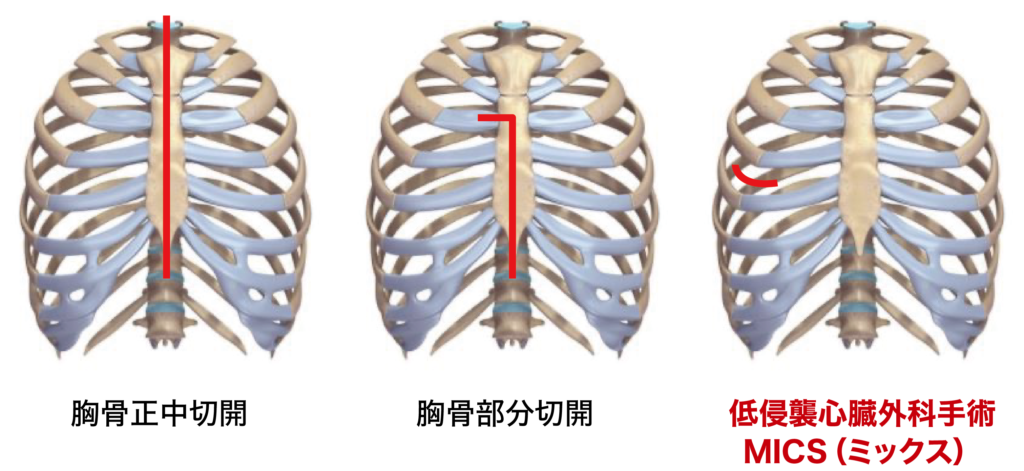
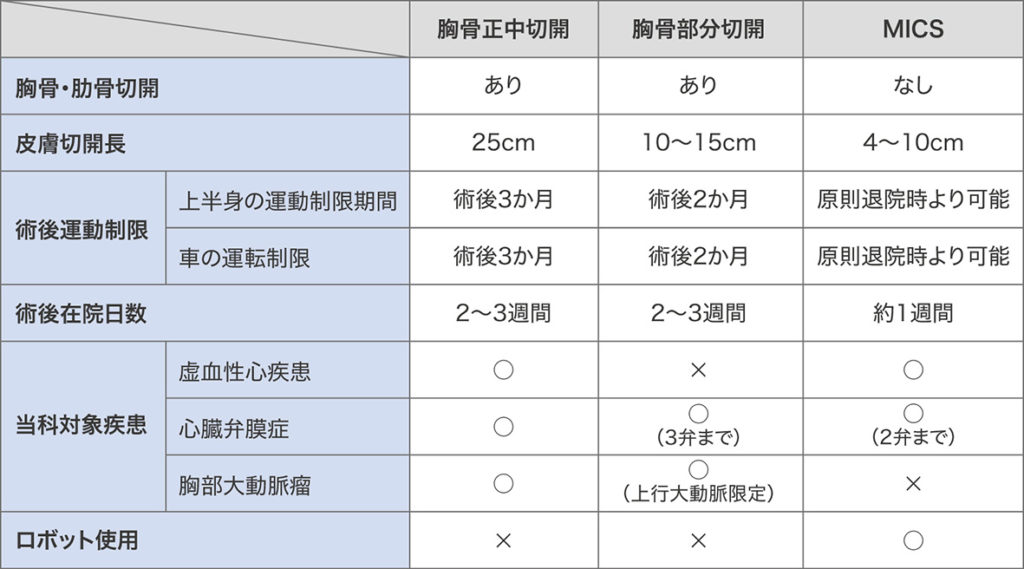
低侵襲心臓外科手術(MICS)
当院では 低侵襲心臓外科手術(以下MICS: Minimally invasive cardiac surgery)に力を入れております。MICSは手術創が通常の開心術に比べて小さく、術後の回復が早く、美容的にも優れた手術です。当科における治療経験から、術後在院日数は約1週間となります。基本的に胸部の骨を切開・離断しませんので術後の運動制限はありません。術直後より車の運転・仕事が可能となります。 当院における対象疾患は、1)単枝および多枝冠動脈硬化症、2)心臓弁膜症全般、3)心房中隔欠損症および心臓腫瘍、4)心房性不整脈、であります。MICSが可能かどうかは患者さんの体つき(胸部の解剖学的な条件)および全身状態から判断されます。
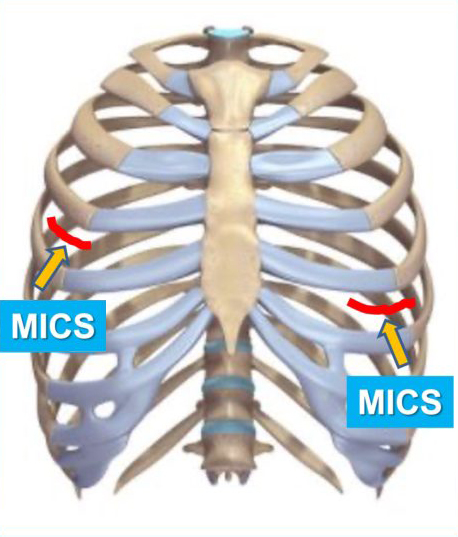
MICS手術の特徴
- 胸骨の離脱なし
- 早期回復・早期社会復帰
- 美容的に良い
- 設備、手術技能を要する
MICS手術が可能な心臓疾患
- 狭心症
- 心臓弁膜症
- 心房性不整脈
- 心臓腫瘍
- 心房中隔欠損症
MICS手術の術後経過
- 手術は4〜6時間、8割の患者さんが手術室にて人工呼吸器から離脱し会話可能な状況で手術室を退室
- 術後1日目より離床、食事開始
- 術後1〜2週で退院
- 退院後約1週間で職場復帰可能、車の運転可能、運動制限なし
MICS手術による心臓手術の創部

当院のMICS手術(治療結果)
当院ではMICSによる低侵襲心臓血管外科治療を積極的に行っております。その中でも、1) 冠動脈バイパス術、2) 僧帽弁形成術、により力をいれております。
1)MICS CABG(低侵襲冠動脈バイパス術)
当科では2015年より骨(胸骨・肋骨)を離断しないMICS CABGを開始しております。2021年の国内集計では、全国で400例のMICS CABGが行われておりますがその大部分は1枝バイパス(冠動脈1本への血行再建)であります。当科では開始当初より多枝への血行再建(平均冠動脈血行再建数3本)を行っております。2015年からの当科の手術成績(通常の胸骨正中切開例との比較)より、MICS CABGは術後早期のグラフト開存率や中期成績の点で良好な成績を示しております。
冠動脈に3本の血管をつなぐ必要のある患者さんでも、術前の全身状態が安定していれば基本的にMICS CABGは可能です。重度糖尿病の患者さん、早期社会復帰(車の運転、仕事)をご希望される患者さんには特に好ましい手術であることを実感しております。






2)MICS(ロボット支援下手術を含む) MVP(低侵襲僧帽弁形成術)
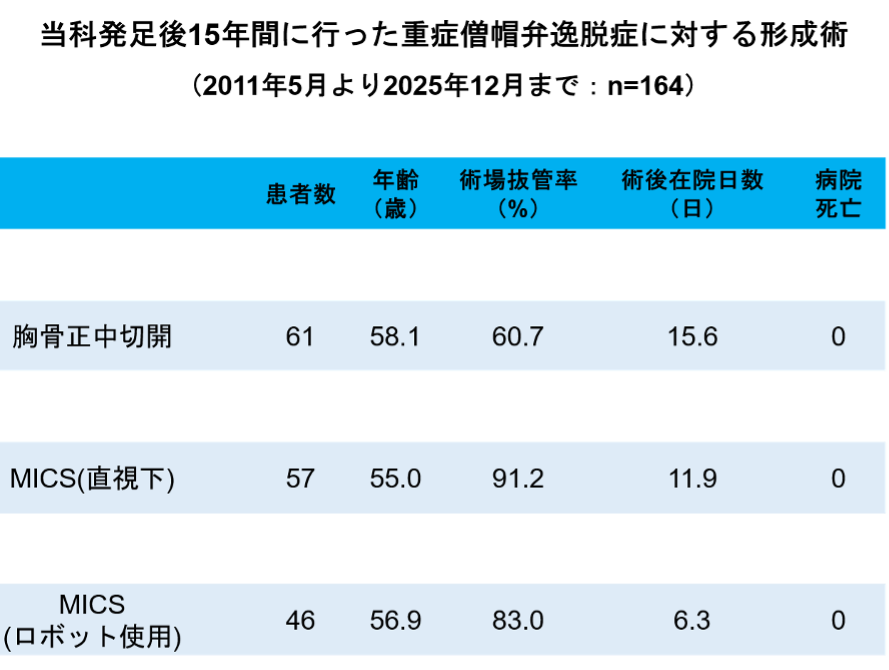
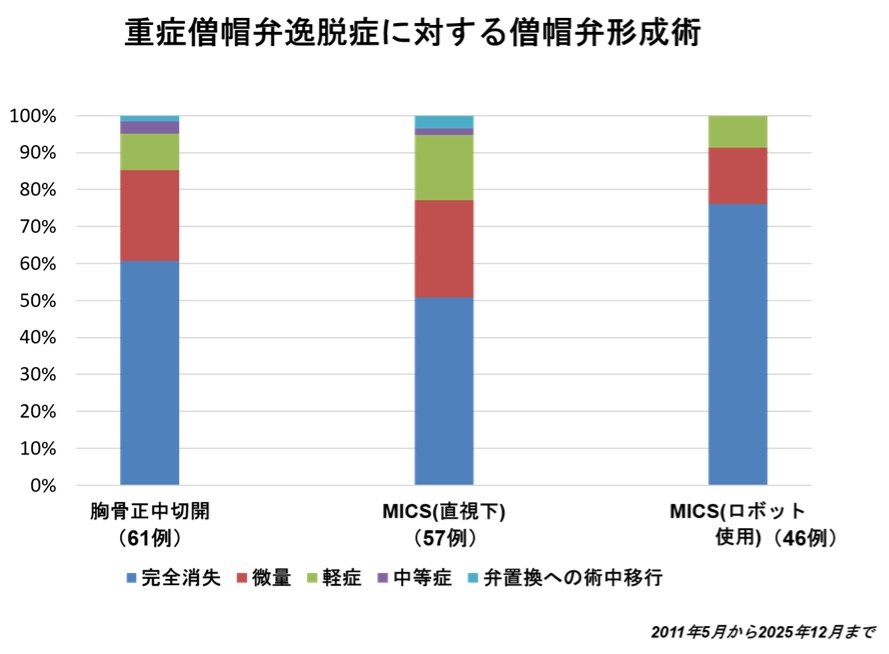
重症僧帽弁閉鎖不全症に対する僧帽弁形成術(MVP)は、施設によって手法が異なるためその手術結果も様々であります。当院発足から2025年12月までの15年で行った重症僧帽弁閉鎖不全症(逸脱症に限定、狭窄や感染性心内膜炎は除去)に対する形成術の早期結果をまとめてみました。この手術は、形成の早期成功率95%を合格ラインとし、重要なことは中・長期(10年での再手術回避率や中等症以上MR回避が90%超え)であれば良いと考えております。
過去15年の経験より当施設が至った結果としては、「従来の胸骨正中切開、MICS、ロボット支援下手術の早期成功率は95%を超えているので手術自体の早期血管は容認できる。さらには、ロボット支援下に移行して、形成術の精度がさらにあがった」ということでありました。術後早期の心エコーで術後合格ラインは、残存逆流がなし(完全消失)、trivial(微量)、mild(軽症)、となります。ただし、この3者内でも遠隔成績にそれぞれが影響を及ぼすことはいわれていることであり、やはり完全消失を目指すことが重要と考え手術には臨んでおります。結果として、完全消失率は胸骨正中切開61.7%、直視下MICS 52.7%、ロボット支援下MICS 76.6%、でありました。ロボット支援下手術の治療精度は高く、結果に反映されております。
また、ロボット支援下手術日は毎週月曜日に限定して行っておりますが、その週の金・土・日のいずれかの日には退院となる早期回復の素晴らしさも日々実感しています。
いずれにせよ過去15年間の全手術患者164名の病院死亡0であることには安堵しており、これを継続したいと考えております。
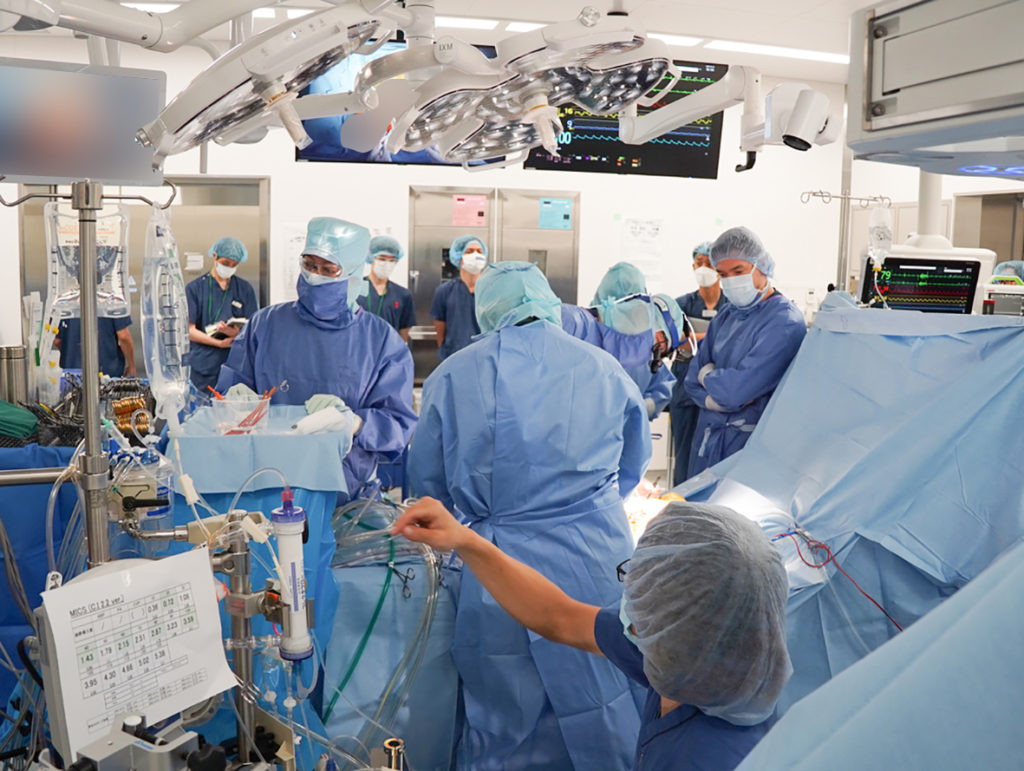
ロボット心臓外科手術
当院ではダビンチXiという手術支援ロボットを2022年5月より導入し、外科系診療科で使用しております。心臓外科手術においてのロボット操作は「ロボット心臓手術関連学会協議会」によるトレーニングと認定を受けた施設・術者が行います。
当院は沖縄県唯一のロボット支援下心臓手術の施設・術者認定施設であります。
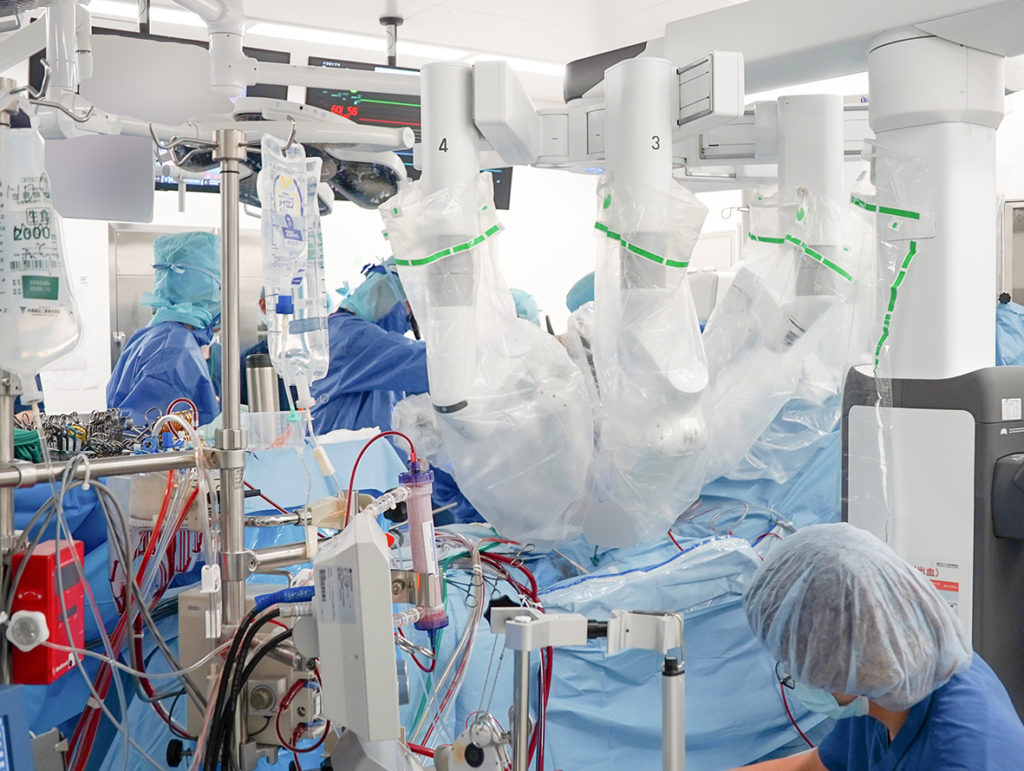
ロボット支援下心臓手術の利点
従来の低侵襲心臓外科手術治療(MICS)との比較を下述します。
1)術後創部痛が最小限になる
手術創は右側胸部の小切開となります。当院で行っている従来のMICSは皮膚切開が5-8cmでありますがロボット支援下手術では4-6cmとなります。さらに、皮膚切開範囲外の皮下胸壁組織の切開を行いません。従来のMICSでは手術創を開大するための開胸器を使用しますがロボット支援下手術では使用しません。上記理由より、手術創にかかる侵襲が従来のMICSよりさらに少なくなるため術後創部痛が最小限となります。
2) 病変部の把握をより正確に行うことが可能
ロボット支援下手術ではロボット内視鏡にてより病変部を正確に把握することが可能となります。これは従来のMICSによる内視鏡よりも操作性が高く、執刀医主導で内視鏡操作が可能となるため病変部の情報把握が迅速かつ詳細を行うことを可能であるためです。
3)ロボットの手術用鉗子による手術操作範囲の拡大
ロボットには3本の手術用鉗子があり、これら3本にて手術操作を行います。この手術用鉗子先端には組織を把持するための鑷子や、組織を展開する牽引鈎、切除するためのはさみ、等の種類があります。手術用鉗子の先端可動域は極めて広いため、人間の手による可動域を超えた鉗子操作が可能となります。さらに手ぶれを補正する機能があるため細かな手術操作もより安全かつ正確に行うことが可能であり治療精度の向上につながります。
対象疾患と術式
- 僧帽弁閉鎖不全症に対する弁形成術
- 三尖弁閉鎖不全症に対する弁形成術
- 上記2弁疾患に対する2弁形成術(→上記3手術は保険診療適応)
- 虚血性心疾患に対する冠動脈1枝バイパス術
- 心臓腫瘍に対する摘出術
- 心房中隔欠損症に対する閉鎖術
ロボット支援下心臓手術の成績
当科では2023年5月よりロボット支援下心臓手術を開始しました。現時点では、心臓弁膜症における弁形成術(重症僧帽弁閉鎖不全症、重症三尖弁閉鎖不全症に対する形成術)、1枝冠動脈バイパス術にロボット支援下に行っております。
ロボット手術開始時から2025年12月までに行ったロボット支援下僧帽弁形成術46例の治療内容をまとめました。結果から言えることは、
- 1) 形成術の成功率が他の術式より高い(人工弁使用への移行はなく、逆流の完全消失率76.6%)
2)短い在院日数(術後平均在院日数6.3日)
3)早期社会復帰が可能(退院直後より車の運転哉デスクワークが可能、肉体労働は退院後1-2週間前後から開始)
*個人差あり

※ダヴィンチについてくわしくはこちらをご覧ください。
ウルフ-オオツカ法(低侵襲心臓外科不整脈手術治療)
ウルフ-オオツカ法とは、心房細動という不整脈に対する内視鏡を用いた低侵襲心臓手術治療で、術後は脳梗塞を含めた心原性塞栓症のリスクが下がり、そのため致命的な出血のリスクとなる抗凝固薬を中止する事が可能となります。
心房細動で困る事
1) 血栓症(脳梗塞)のリスク
心房細動になると心臓の中に血栓ができやすくなります。血栓自体は痛くも辛くもなく無症状ですが、一度その心臓の中の血栓が血流に乗って心臓外へ飛んでいくと脳梗塞、心筋梗塞、腸管虚血等の致命的な重症塞栓症になる可能性が高いです。
2) お薬で出血のリスク
心房細動の患者様は、上記の様な重症塞栓症を未然に防ぐ為に、血液をサラサラにする薬、抗凝固薬という薬を毎日内服する必要があります。しかしこの薬は逆に出血しやすく、脳出血、消化管出血等の致命的な出血のリスクが伴います。
3) 心機能低下のリスク
心房細動を長期間放置しておくと、次第に心臓の機能が低下していき、人工心肺を伴う心臓手術が必要になったり、治療困難な重症心不全になる可能性があります。
4) 脈の乱れ
脈拍が不整になる事で動悸を感じたり、人によっては胸苦、呼吸苦を伴う方もおられます。
ウルフ-オオツカ法とは
ウルフ-オオツカ法とは、内視鏡を用いた小さな傷で、心原性塞栓症の原因となる左心耳を切除し、不整脈治療のアブレーションを外科的に行う手術治療です。日本の大塚俊哉先生と、アメリカのランドール・ウルフ先生によって考案された手術です。
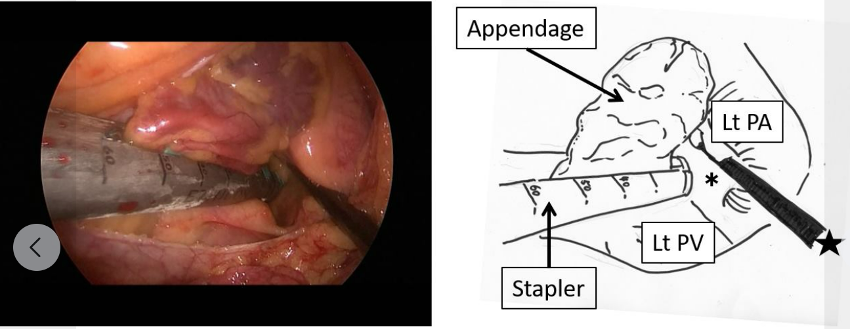
1) 左心耳切除
心房細動による心原性塞栓症の原因の95%は左心耳にある事がわかってきました。この左心耳をステープラーという器具を用いて外科的に切除します。左心耳を外側から閉鎖するため、切除後の内腔には異物が残らず、術後すぐに抗凝固薬を中止する事が可能となります。
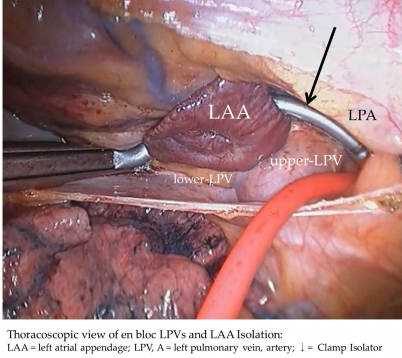
2) 外科的アブレーション
心房細動の原因の70%が肺静脈にあるとされています。その肺静脈の周りを専用の器械で焼灼し、異常な電気信号を遮断します。心房細動に罹患している期間にもよりますが、高い確率で心房細動を治す事ができます。

3) 手術時間・入院期間
手術時間は左心耳切除のみであれば30分程度、外科的アブレーションを加えても1時間〜1時間半程度で、入院期間は5日前後となります。
治療前
治療後
ウルフ・オオツカ法が必要な患者さん
1) 脳梗塞のリスクを減少させ、抗凝固薬を中止したい患者さん。
2) 抗凝固薬を内服しているにも関わらず脳梗塞等の心原性塞栓症になった事がある患者さん。
3) 抗凝固薬の副作用にて鼻出血、血尿、消化管出血、脳出血などの出血で困っている患者さん。
4) 生涯毎日内服を継続するのが習慣的、金銭的に困難な患者さん。
5) カテーテルアブレーションで治療困難だった患者さん。
6) 症状があったり、将来的な心臓手術を避けるために、心房細動治療を希望する患者さん。
友愛医療センターのウルフ・オオツカ法
友愛医療センター心臓血管外科では、上記のような素晴らしい心房細動治療を沖縄の患者様に高いレベルでお届けする為に、考案者である大塚俊哉先生を顧問としてお招きし、定期的に直接指導を受けております。また、当科手術担当者である楢山は、このウルフ-オオツカ法を実際に大塚俊哉先生から受けている一人であり、誰よりもこの手術に関しての利点を理解している心臓血管外科医です。

大塚 俊哉 医師
ニューハート・ワタナベ国際病院
副院長 兼 ウルフーオオツカ低侵襲心房細動手術センター センター長
資格
- 日本胸部外科学会指導医
- 日本心臓血管外科学会専門医、修練指導医、評議員
- 不整脈外科研究会世話人
- 日本左心耳クラブ 代表
- MICSサミット監事
- 日本外科学会 専門医
- チューリッヒ左心耳マネージメントコース ファカルティ
- 日本心臓鍵穴手術学会 発起人
心外の診療看護師
診療看護師(NP)とは
- 大学院での教育課程を経て、日本NP教育大学院協議会が独自に規定する資格認定試験に合格した看護師
- 手順書に基づいて行う特定行為の実践と医師からの指示による医療行為の実践で医師の診療をサポート
- 高度な専門知識を活かし、医師不在時でも迅速かつ安全な医療を提供することができる
看護師からのメッセージ

心臓血管外科 後期研修医募集
▼現在、より良い医療を目指し、チームの一員になる心臓血管外科専門医を募集しております。
臨床研修医募集情報

