
診療科・部門
当科で取り扱う疾患について
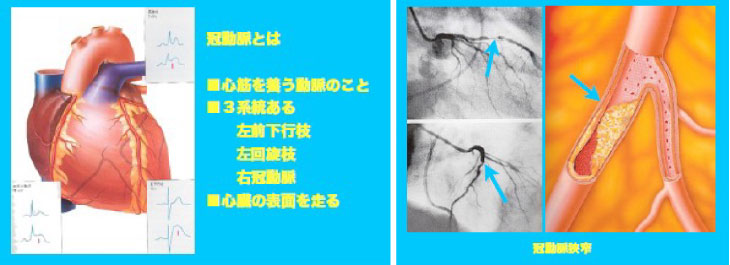
虚血性心疾患
虚血性心疾患とは?
虚血性心疾患とは、心臓の筋肉(心筋)を養うための冠動脈に狭窄や閉塞をきたし生ずる疾患です。具体的な疾患名としては、狭心症や心筋梗塞等となります。これらの疾患は一般的に、労作時の胸部症状(胸痛等)を生ずるものが多く、安静や投薬治療を行いながら根治術が必要となります。根治術としては血管内治療(経皮的冠動脈形成術)と外科的治療(冠動脈バイパス術)の2つに分けられます。現在の日本では、経皮的冠動脈形成術が多く選択されます。 ただし、冠動脈の病変状態によっては冠動脈バイパス術の治療成績が良い患者様もおりますので、そのような患者様にはバイパス術をお勧めすることとなります。
冠動脈バイパス術について
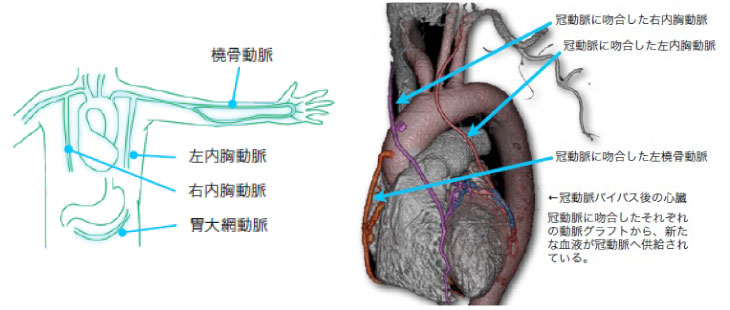
冠動脈バイパス術(CABG: Coronary artery bypass grafting)の歴史は50年以上に及び、様々な技術革新の結果、長期成績に優れた治療法として確立しました。体にメスをいれるという侵襲面があることは否めませんが、一度の手術で全ての冠動脈病変に対する治療を行うことが可能であります。この治療法のメリットは、1) 現時点で患者様を悩ましている虚血性心疾患の治療、2) 将来的な心筋伷塞発症等の冠動脈イベントの再発予防、の2点であります。きちんとした治療を受ければ、手術後5年10年15年といった長期間に、同じような病気で困る可能性は低いものになるといえます。冠動脈バイパス術は人工心肺(ポンプ)を用いた オンポンプ CABG と、人工心肺を用いないで心拍動下に手術を行う オフポンプ CABG に大別されます。人工心肺とは心臓を停止させている間、全身に酸素化されたきれいな血液を送る装置で、これによって心臓にメスを入れる手術が可能となる装置です。オフポンプ CABG は心拍動下に冠動脈と冠動脈へ血液を新たに供給する血管(=グラフト)を吻合することが必要であり、手術の難易度は高くなります。ただし、人工心肺を用いないことで手術による合併症(脳伷塞、腎不全、感染症など)の可能性がより低いものとなります。また、グラフトは様々であり、左右の内胸動脈、右胃大網動脈、橈骨動脈、大伏在静脈などを使用します。冠動脈への吻合パターン(=バイパスデザイン)も様々でありますが、内胸動脈はその長期開存性の良さが高く評価されており、主要冠動脈である左前下行枝といった重要な冠動脈に対するグラフトとして頻用されています。
当院における冠動脈バイパス術
当院では、手術による体力低下や合併症の発症を少しでも軽減させるために人工心肺を使用しないオフポンプCABG を基本術式とし、全患者さんに施行しております。血行動態が破綻しないように心臓を持ち上げ(Upright positioning法)視野を確保し、心拍動下で直径1.0-2.5mmの血管を吻合します。Upright positioning法は循環維持のために術中カテコラミン等の強心剤やIABP等の心臓循環維持のための機械的補助を必要としないシンプルな手法であり、心臓の働きに左右されず施行可能であります。可能な限り両側内胸動脈によって左冠動脈領域を2-4か所吻合します。通常の冠動脈への吻合は3-5か所であり、バイパスデザインは1) 冠動脈左前下行枝への血流を確実に確保すること、2) 長期的なバイパスの機能的開存性、3) 心機能改善のため心臓の隅々まで血液が行き渡るような完全血行再建、を視野にいれたバイパスデザインを心がけております。使用するバイパスグラフトは長期開存性の良い動脈グラフトを基本としております。我々は、このような高い技術を要する一連の手技に対して研鑽を重ね、自信を持って臨んでおります。また、当院における心臓血管外科治療の強みは当院循環器内科との密接な連携のもと、患者様に対する治療の妥当性を内科外科の両方向から検討し決定している体制にあります(ハートチーム)。目指すところは患者さんに対する治療後の心機能をはじめとした日常生活動作(ADL:Activities of Daily Life)の改善でありますので、適宜経皮的冠動脈形成術および冠動脈バイパス術の長所短所に照らし合わせ内科外科連携のもと治療にあたっております。
大動脈弁狭窄症(心臓弁膜症 :1)
はじめに
心臓の内部は4つの部屋に分けられていますが、その中を流れる血液が逆流しないように4つの「弁」が存在します(大動脈弁、僧帽弁、三尖弁、肺動脈弁)。この弁に異常をきたした病態を「心臓弁膜症」といいます。以前はリウマチ熱にかかった患者様が数年後から数十年後に弁膜症を発症するパターンが多くみられました。最近はリウマチ熱が減少してきましたが、加齢や動脈硬化を原因とした大動脈弁狭窄症、変性による僧帽弁閉鎖不全症の増加がみられます。
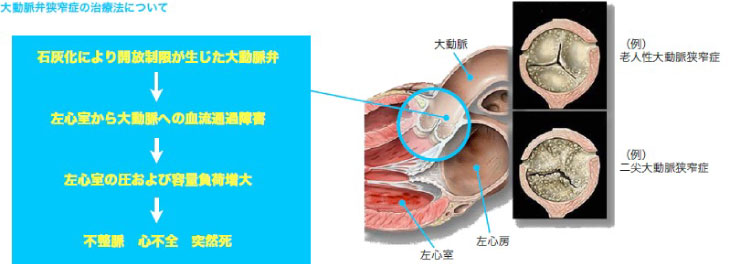
大動脈弁狭窄症とは?
大動脈弁狭窄症(aortic valve stenosis: AS)は大動脈弁の何らかの原因による開放制限のため、左心室からの血液駆出が妨げられ圧較差が生じた状態です。成人ASの主な原因はリウマチ性、先天性大動脈二尖弁に伴う弁硬化、退行性石灰化であります。時代とともにリウマチ性は減少し、加齢に伴う弁の退行性石灰化が増加しています。この石灰化は弁尖基部から弁の先端へと進行し、最終的に有効弁口面積が減少します。若年者ASは先天性奇形、特に先天性二尖弁が数十年にわたり徐々に線維化、肥厚し退行性石灰化病変に類似した変性を示すようになることが多いとされています。高齢者ASでは成因に関係なく高度石灰化が認められることが多いとされ、高齢化に伴い偶発的にASが発見される頻度は増加しています。狭窄度についてですが大動脈弁口面積(弁開口時の血液が通過する断面積)が正常の1/4に縮小するまでは、重篤な狭窄症は起こりません(正常人の弁口面積は約3.0-4.3cm2)。弁口面積の計測は外来受診時の心臓エコー検査で測定可能です。一般的に弁口面積で1.5cm2以上は軽症、1.0-1.5cm2は中等症、1.0cm2以下は重症とされます。ただし、大動脈弁置換術の適応は自覚症を重視し、絶対的弁口面積は必ずしも主要決定因子ではありません。ASによる自覚症状は一般的に、労作時の息切れや動悸です。病態が進行すると、胸痛や意識消失を生じ、最終的には心不全や突然死へと移行します。
大動脈弁狭窄症の治療法について
(1)大動脈弁狭窄症の治療方針
潜伏期間の後、狭心症、失神、心不全などの自覚症状が出現すると予後が一変し、症状出現後の平均生存期間は2-3年未満とされます。現時点ではASに対する有効な内科的治療は知られておらず、自覚症状はAS臨床経過の臨界点であり、自覚症状が出現した時点で適切な外科的治療を考慮する必要があります。外科的治療法としては代用人工弁による置換術が一般的です。自覚症状が出現した患者様では突然死の頻度が高くなることは知られていますが、無症候性患者様の突然死は大変希とされます。
(2)大動脈弁置換術の適応
有症状者は基本的に早期の手術を考慮します。無症候性ASに対しては慎重な経過観察の上、手術の至適時期が検討されます。ASは進行性の疾患であり、早晩症状がでてくる可能性が高いので患者様の全身状態と他の合併疾患とのかねあいを考慮します。その一つに無症候性AS患者様の弁膜石灰化程度による予後検討の報告などがあり、高度石灰化例では弁狭窄の進行が早いとされています。この報告では2年以内に79%の例で死亡、または大動脈弁置換術をうけることになった結果がでており、弁石灰化が重要な手術規定因子の一つと考えられます。
(3)人工弁について
人工弁の種類は大きく機械弁と生体弁に分類され、それぞれ長短所を有し、患者様の状態によって選択します。機械弁は耐久性、弁機能に優れますが一生涯、抗凝固療法(ワーファリン内服など)を継続しなければなりません。生体弁は、血栓塞栓症の発生が低く抗凝固療法を軽減(または省略)できますが、構造的劣化率が高く再手術の必要性が高い欠点もあります。また人工弁そのものに伴う合併症として以下のものがあげられます。
- 構造的弁劣化
- 血栓弁
- 閉塞症
- 出血性合併症
- 人工弁感染症
当院における大動脈弁置換術
当院では、一般的な人工弁置換術を施行しております。手術は全身麻酔導入下に行われます。創部の大きさは胸の正中、長軸方向に約20cmです。胸骨を縦切開し心膜を解放後、人工心肺を装着します。心筋保護液という心保護液を注入し、心停止を確立し大動脈を横切開し大動脈弁を露出します。当院の心筋保護は研究を重ねた特殊な手法にて施行しており、通常の心停止許容時間を安全に拡大することが可能となっております。大動脈弁狭窄症の大動脈弁は非常に強い石灰化を呈していることがほとんどです。超音波破削器という石灰を砕く装置にて大動脈弁を削りとり、その後人工弁を設置します。重要なことはその患者さんにあった十分な大きさの人工弁をいれることであります。そのため、当科ではこの破削装置による脱灰を入念に行い適性サイズの人工弁にて置換しております。人工弁を設置後、切開した大動脈を閉鎖し、人工心肺から離脱。止血、洗浄の後、創を閉鎖して手術終了となります。手術時間は通常、3-5時間です。術後は通常、翌日朝までに覚醒し人工呼吸器より離脱します。術翌日は朝から立位、歩行を含めた心臓リハビリが開始されます。その後、手術創は約1週間でガーゼ等、被覆のいらない状態となります。ただし胸骨切開を行いますので上半身の運動を自在にできるようになるには術後2-3か月を要します。通常、術後2-3週間前後での自宅退院となります。術前の身体能力が保たれて、歩行可能な患者さんはご高齢であっても治療が可能であります。
僧帽弁閉鎖不全症(心臓弁膜症:2)
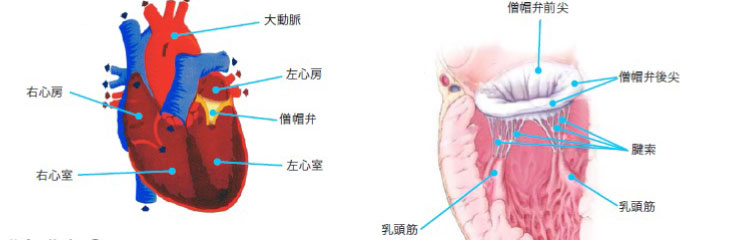
僧帽弁閉鎖不全症とは?
僧帽弁は心臓内の左心房と左心室間に位置する弁で、左心房から左心室へ流入する血液が左心室から左心房へと逆流を起こさないようにする大切な役割を担っています。この弁は、左心室の伳索によって引っ張られ、左心室が収縮する時に閉鎖するようになっています。この伳索が切れたり、伸びたり、あるいは左心室へ落ち込んだりすることにより、うまくあわされないようになり逆流を生ずるのが僧帽弁閉鎖不全症です。原因として、加齢による弁の退行性変化、虚血性心疾患による弁支持組織の病変、リウマチ性、感染性、先天性、外傷性などがあげられます。重症度分類は心臓エコー検査等による逆流量の測定によって、軽症、中等症、重症に分類されます。僧帽弁閉鎖不全症が進行すると心不全症状を呈してきます。代表的な自覚症状として、労作時の息切れ、全身倦怠感、動悸(不整脈の出現)、むくみなどです。しかしながら慢性的な僧帽弁逆流症の場合、症状の進行が緩徐で高度逆流が存在しても自覚症状を訴えない場合もあります。そのため、心臓エコー検査等にて定期的な重症度チェックを行うことが大切です。
僧帽弁閉鎖不全症の経過について
重症度と自覚症状が必ずしも一致しないのが僧帽弁閉鎖不全症ですが経過についての報告をいくつか御紹介します。 「Natural History of Asymptomatic Mitral Valve Prolapse in the Community」 Circulation 2002; 106; 1355-1361 米国メイヨークリニックからの報告で、自覚症状のない僧帽弁閉鎖不全症の患者さん(対象は833人)がどのような自然予後をたどったかを述べています。つまり手術を受けずに内科療法(薬の内服等)のみで経過された患者さんの生命予後を報告したものです。この報告では自覚症状のない患者さんでも心機能が低下(左室駆出率50%以下)、もしくは中等度以上の逆流を認めた患者さんは一般の人より明らかに寿命が短いことを指摘しています。(10年死亡率約45%) 「Clinical Outcome of Mitral Regurgitation due to Flail Leaflet」 N Engl J Med 1996; 335; 1417-1423 これも米国メイヨークリニックからの報告ですが、重症僧帽弁閉鎖不全症の患者さん(対象は229人)がどのような自然予後をたどったかを述べています。先の報告同様、手術を受けずに内科療法(薬の内服等)のみで経過された患者様の生命予後を報告したものです。この報告では重症僧帽弁閉鎖不全症の患者様が内科的治療で経過をみた場合、一般の人より寿命が短くなることを指摘しており他の合併症の出現についても指摘しています。10年間での死亡率は約43%ですが1年あたりの死亡率は6.3%と非常に高いものです。さらに10年以内に心不全を起こす割合が63%、不整脈(心房細動)を起こす割合が30%、塞栓症(脳伷塞など)が12%でありました。また90%の患者様が10年間で手術を受けるか死亡といった経過をたどっております。この重症例の中でも重い自覚症状を有する患者さんでは更に予後は悪く5年あたりの死亡率は86%と非常に高い数字でありました。これらの報告からもわかるとおり、たとえ僧帽弁閉鎖不全症による症状のない患者さんでも中等度以上の逆流を生じている場合の寿命は短くなります。そのため症状のいかんにかかわらず、中等度以上の逆流を認める患者様には、生命予後を改善するために治療を行うことが望ましいとされています。最近では「左室機能低下がなく無症状の高度僧帽弁閉鎖不全症においても逆流を残存することなく、90%以上の弁形成術が可能である場合の経験豊富な施設における弁形成術は妥当である」という項目が日本循環器学会のガイドラインクラスIIaに追加されました。弁形成術による生命予後の改善がガイドライン上でも認められ、啓蒙されるようになってきました。
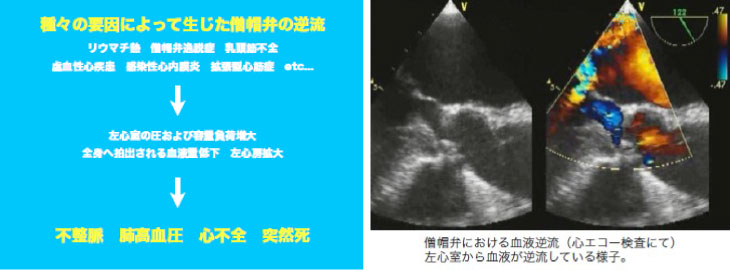
治療法
治療法としては内科的療法と外科的療法に分けられます。急性の僧帽弁閉鎖不全症は急激に心不全が悪化する症例が多く、速やかな外科的治療への移行が大切となります。慢性の僧帽弁閉鎖不全症では、内服剤や点滴等による内科的治療がまずは試みられます。しかしながら、中等度以上の逆流を生じた場合、自覚症状を認めなくても生命予後が悪くなることに加え、僧帽弁形成術による外科治療の成績が安定してきたため外科的治療が第一選択となりつつあります。
僧帽弁形成術について
手術法としては僧帽弁置換術と僧帽弁形成術の大きく2つに分けられます。僧帽弁置換術は昔から行われている一般的な治療法で、治療成績も安定していますが、機械弁を使用した場合、生涯、抗凝固療法(人工弁に血栓がつかないように血液を固まりづらくする治療)が必要で、脳伷塞や、出血など、服用する薬による合併症の危険を避けては通れません。僧帽弁形成術の利点としては、人工物の使用がほとんどないため長期間の抗凝固薬の使用が不要となることです。ただし、心房細動等の不整脈を合併している場合はこれにあてはまりません。また、自己心の形態を維持できるため術後の心機能が良好に維持できることから予後の改善にもつながるとされています。そのため弁置換術より弁形成術の方が望ましいのです。当院では僧帽弁閉鎖不全症に対して弁形成術を第1選択として取り組んでいます。ただし、弁形成術は、もともと病気のあった自分の弁を切ったり縫ったりして治すわけですから、術者の力量によって、手術成績が左右されます。当院では、逆流の術中評価をより厳密にし、形成術の精度を上げるために大動脈遮断中に心臓を動かし、逆流残存を評価するBeating testを導入しております。この方法で術直後の残存逆流を限りなく0に近づけるべく努力を行い、将来的な逆流の起こらない手術を目指しています。手術時間は通常、4-6時間です。術後は通常、翌日朝までに覚醒し人工呼吸器より離脱します。同時に立位歩行訓練を開始し心臓リハビリによるADLのUpに努めます。手術創は約1週間でガーゼ等、被覆のいらない状態となります。ただし胸骨切開を行いますので上半身の運動を自在にできるようになるには術後2-3か月を要します。通常、術後2週間前後での自宅退院となります。術前の身体能力が保たれて、生活が自立しているような患者さんはご高齢であっても治療が可能であります。
大動脈疾患
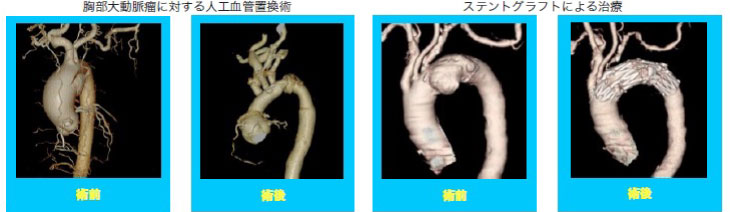
大動脈瘤に対する外科的治療は年々増加傾向にあります。多くの動脈瘤は動脈硬化が原因であり、動脈硬化によって血管壁が薄くなることで瘤化し動脈瘤が形成されます。多くの患者さんが自覚症状のないまま病態は進行します。風船をふくらませていくといずれ破裂するのと同様、動脈瘤もある程度の大きさに達すると破裂します。その場合、大出血をきたし死亡率は80%前後と致命的です。ですから動脈瘤は早期発見が重要であり、破裂や破裂寸前の状態、突然発症の解離性大動脈瘤、血管径が5cmをこえる大動脈瘤、等が治療の対象となります。大動脈瘤のできやすい部位は胸部と腹部であり、血管壁の構造が保たれたまま拡大する真性瘤、血管壁の正常構造が認められない仮性瘤、血管内膜に亀裂がはいり血管壁内に血液が侵入して生じる解離性、等に分類されます。自覚症状の出現や、定期健診で発見されることが多く、CTやMRA、血管造影といった画像診断によって確定診断となります。治療としては外科的治療となり、人工血管による置換術、もしくはステントグラフトによるカテーテル治療となります。治療法の選択に関しては患者さんの状態に応じて決定されます。現在、治療の確実性の点からは人工血管置換術に分がありますが、体への侵襲を考慮するとステントグラフト治療が体にとってはやさしい治療となります。当院では患者さんに応じて両者を選択し治療にあたっております。大動脈瘤の宣告をうけると、患者さんは体内に時限爆弾を負わされた気持ちとなり、日常生活に不安をかかえることとなります。その不安な気持ちを解消すべく、経過観察としてよいのか、治療が必要であればどのような治療法がよいのか、その治療法の具体的な内容等について皆様とともに考えさせていただきたいと思います。
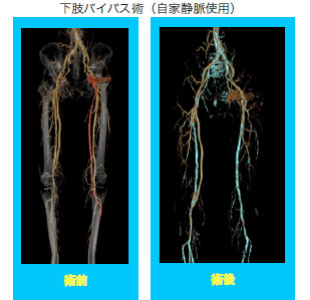
末梢動脈疾患
下肢閉塞性動脈硬化症に対する治療は血管内治療を含め、治療法が検討され最善の血行再建術を行います。また、透析患者さんのシャント作成やトラブルに関しても迅速な対応と手術を心がけております。
下肢静脈瘤
下肢静脈瘤とは体の表面にある静脈(血管)が拡張する病気です。症状としては、下肢のむくみ、痛み、かゆみ、だるさ、こむら返り等が一般的です。進行すると皮膚の色が変化し、潰瘍を形成することもあります。このような症状が出現した際には治療の適応となります。 治療は、病変静脈を抜去するストリッピング手術や焼灼するレーザー治療、硬化療法等となります。 当科では専門医師の着任により2018年9月より静脈瘤外来を開始し、診療を開始させていただきます。上記症状を訴えられる患者さんに寄り添い、診断・最適な治療を提供させていただきます。手術治療は、日帰りでの治療が可能ですが、ご希望に応じて入院での治療にも対応致します。手術時間は30-60分、術後通院は3-4回で治療終了となります。下肢静脈瘤でお悩みの方はぜひ当科外来を受診されてください。