診療科・部門
疾患別治療結果
2024年2月更新
2011年5月より2023年12月まで1663名
a)虚血性心疾患(465名)2011年5月〜2023年12月
当院における単独冠動脈バイパス(CABG)は開設以来、心拍動下冠動脈バイパス術(OPCAB)を第一選択として実施しております(96.9%の患者さんにOPCABを完遂)。
ご紹介いただく疾患の中でも多いのが虚血心疾患でありました。いわゆる、狭心症、心筋梗塞となりますが、単独冠動脈バイパス術を要した465名の患者様に人工心肺を使用しない心拍動下冠動脈バイパス術を第一選択として施行しました。Upright positioning法という手法を用い、術中の循環動態を安定させ全例心拍動下の手術が可能となっております。2023年6月までのデータで、人工心肺を要する症例は3.1%であり、1症例あたりの冠動脈への吻合数は平均3.4か所でありました。退院前の冠動脈カテーテル造影による早期グラフト開存率は97.1%、平均術後入院期間は20.1日といった治療内容です。動脈グラフトの開存は生命予後に関連する重要な治療目的の1つですが、当科の閉塞率は1.7%(1002吻合中17吻合が閉塞)でありました。当科のバイパス手術は吻合箇所が3-7ヶ所と多いのが特徴です。これは、虚血の可能性がある冠動脈全てを血行再建した結果であります。二度と心臓手術をしなくとも良い心臓とすべく追及した結果、吻合箇所の多いバイパスとなります。これによって術後の心臓虚血による心事故イベントは減少しますのでこの姿勢で今後も続けたいと考えております。
心拍動下冠動脈バイパス術(OPCAB)をさらに進化させて低侵襲化を図った「低侵襲心臓手術:MICS CABG」を2015年より開始しております。これは従来、胸骨正中切開にてアプローチしていたOPCABの手術切開創を左側胸部としさらに小さくしたものです。この手術の利点は骨を全く切らないため術直後より運動制限なく動けることであります。退院直後より車の運転やお仕事へ復帰できるため患者様にとってのメリットは大きな術式です。体型や心臓の大きさ等によってできる患者様は限定されますが、このような術式も含めて可能な限り患者様の早期社会復帰をお手伝いしようと考えております。


b)心臓弁膜症(723名)2011年5月〜2023年12月
「僧帽弁形成術の完遂率99.2%、2019年以降、MICS(低侵襲心臓外科手術)による治療を77.5%の患者さんに行っております。」
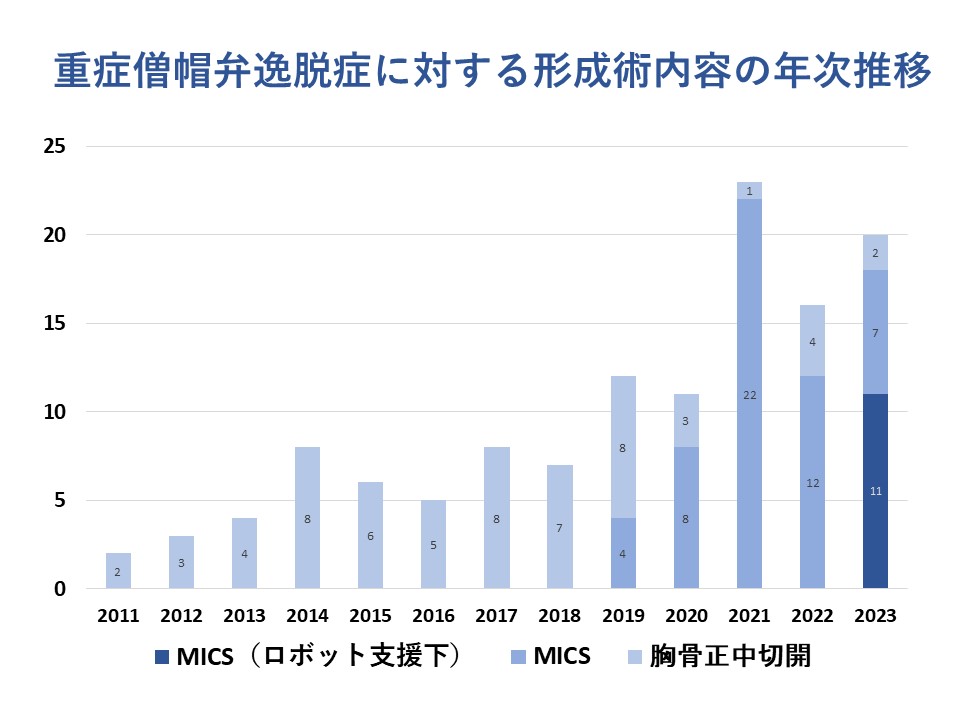
当院における過去12年間(2011-2023年)のデータを図に示しました。重症僧帽弁閉鎖不全症(逸脱症による)に対する僧帽弁形成術を123名の患者様に行いました。平均年齢は56.1歳でありました。形成術を予定して手術に臨み、形成術で逆流を制御し手術を終えた(形成術完遂度)患者様は99.2%でありました。1名の患者様が人工弁置換術となりました。大事なことは僧帽弁の逆流を消失させることにあります。そのため、形成術を行っても術後に残存逆流を認めると人工弁置換術を行った方がよいのでは?ということになりますが、98.4%の方が逆流度軽症以下で退院されております(完全消失が60.2%、trivial 23.6%、軽度 14.6%)。病院死亡はなく、術後平均在院日数は13.7日でありました。
ほとんどの患者様が手術当日の夕方にはご家族と会話のできる状態となります。手術翌日からの立位・歩行訓練をはじめとした心臓リハビリと食事を開始し術後3日目には一般病棟での生活となります。2019年よりMICS(低侵襲心臓外科手術)を導入し、2023年5月からはさらに身体への侵襲の少ないロボット支援下手術を導入し治療にあたっております。ロボット支援下手術は術後創部痛の軽減等より術後在院日数が6.2日となっております。早期に仕事・家事への復帰を可能とする術式となります。

c)胸部大動脈瘤(414名)2011年5月〜2023年12月
当科における胸部大動脈瘤は多くが上行もしくは弓部大動脈瘤であり、大動脈弁疾患を合併された患者様がその半数を占めております。手術死亡は2.6%でありました。胸部大動脈瘤に対する治療は、通常の人工血管置換術とステントグラフト治療の両者を検討し治療を行っております。 急性A型大動脈解離は発症から48時間以内に50%の方がお亡くなりになるとされる致死的疾患です。治療は原則、緊急手術による人工血管置換術が必要となります。当院では開設からの8年間で81名の方々に緊急救命手術を施行させていただきました。患者様の平均年齢は67.4歳であり男性47%の性差比率でありました。全患者様に緊急手術を施行させていただき病院死亡は4.9%でありました。当科では迅速な受け入れから、上行大動脈送血(全患者様の95%)までの時間を短縮化させ大動脈解離本態の臓器血流障害を最小限としております。また、手術で要する人工心肺操作に改良を加え従来、大動脈解離手術で問題となっていた出血問題を解決しております。そのため術後の出血はほぼなく、手術室での人工呼吸器からの離脱も46.9%です。全国のA型大動脈解離手術の病院死亡が平均9%とされるなかでの当院の成績は容認される内容であります。ただし術前状態等の要因にて合併症発症はある比率で認められ、これらの改善に取り組んでおります。今後とも積極的な受け入れを実現し患者様の救命に臨みます。
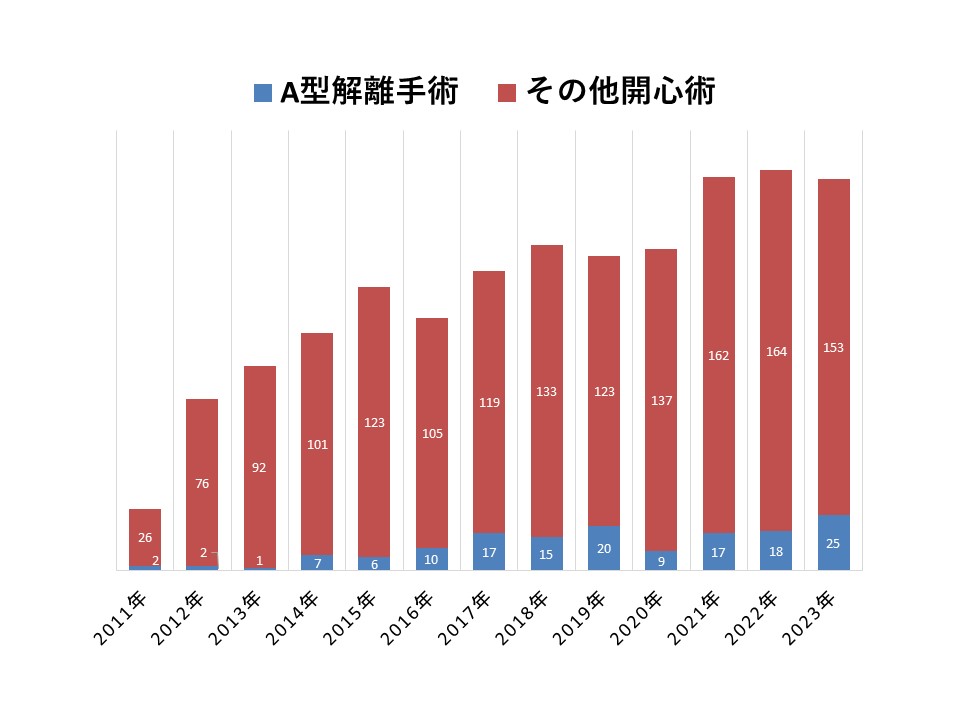
病院死亡率
9.4% (14/149)
d)末梢血管 (2021年〜2023年)